診療・各部門
整形外科は、整形外科2次救急病院(入院、手術に対応可能で、大阪府から指定されている病院)であり、外傷、骨折に対して、常に受け入れ可能な体制を整えています。
特色
2011年7月導入された膝関節・股関節の関節痛(変形関節症、関節リウマチ)に対する人工関節置換術の際に正確な骨切り、設置に最適なナビゲーションシステムを運用し、実績をあげています。正確な手術を行うためで、術後の日常生活の動作の制限を少なく一方で、人工関節の耐用年数を長くすることが可能となります。さらに、ナビゲーションシステムで正確な手術を行う上で重要な術前計画に関しても、2013年4月からコンピューター上で、骨切りや人工関節設置状況などの術前計画が立てられるソフトを使用し、これまで以上に正確な使用に基づく手術を行っています。また、リハビリテーションにも力を入れ、入院中以外にも、退院後も訪問ハビリにより、日常生活が少しでも改善するように支援しております。
脊椎外科
専門外来(膝関節・スポーツ整形外科)
膝関節・スポーツ整形外科に関して
2024年4月から、兵庫医科大学整形外科スポーツ膝関節鏡グループより派遣される非常勤医師(中尾医師)が、膝関節・スポーツ整形外科の外来や手術を担当しておりましたが、2025年4月から中尾医師が当院の常勤医師となり、これまで以上に膝関節・スポーツ整形外科の診療体制が整いました。
下肢関節温存手術(靭帯再建手術、半月板手術、膝周囲骨切り手術)、スポーツ傷害を中心に診療しております。手術は主に関節鏡を使用した手術を行っており、早期にかつ、安全にスポーツ復帰していただく様に手術方法も工夫しております。
前十字靭帯損傷(ACL損傷)
前十字靭帯損傷とは、ACL損傷とは
前十字靭帯損傷とはACL損傷とはスポーツ外傷や交通事故などで大きな力が膝に加わった時に損傷します。ACLは自然治癒の可能性がかなり低く、放置すれば膝の不安定性を生じ、半月板損傷や軟骨損傷など2次的な損傷にもつながるため、手術治療が必要となります。手術は主にハムストリング腱(半腱様筋腱、薄筋腱)を用いた解剖学的2重束ACL再建術を行なっております。柔道、ラグビーなどのコリジョンスポーツやACL再々建術には骨付き膝蓋腱(BTB)、骨付き大腿四頭筋腱(BQT)を用い、個々の症例に応じて治療内容を決めています。また、ACL損傷に半月板損傷が合併する例もあります。従来であれば切除されていたような縫合する事が難しい半月板損傷に対しても、半月板温存を目指して、ACL再建と同時に可能な限り半月板縫合手術を併用して行っており、その安定した治療成績も報告されています。
ACL再建術の入院期間は1~2週間ほどです。完全に元のスポーツに復帰するまでの期間はおよそ術後8~9ヶ月となります。術後には、運動復帰を目的としたリハビリテーションを行う必要があります。筋力回復が順調であれば術後3〜4ヶ月程度からジョギングを開始でき、その後、徐々に運動レベルを上げていきます。良好な膝周囲筋力・ジャンプやステップ動作など運動機能の回復が得られ、個々の競技特異動作が安全に出来るようになった後に、制限なくスポーツ復帰を許可しております。
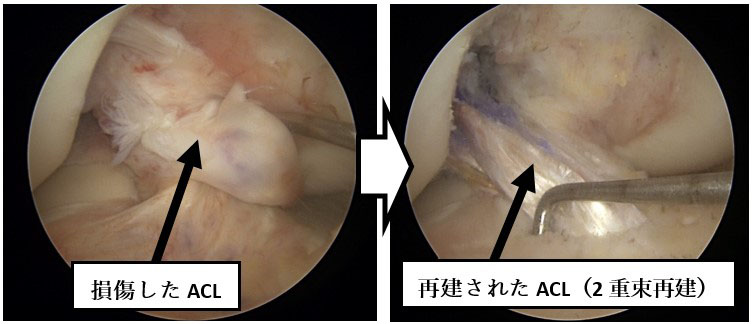
半月板損傷
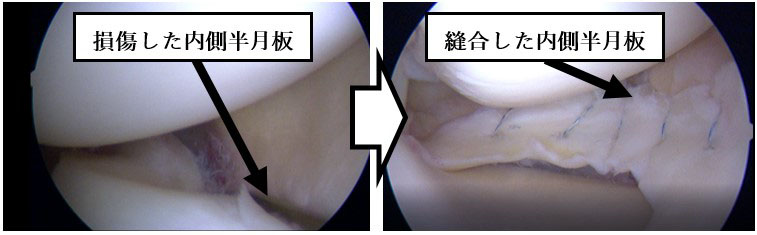
半月板は膝関節の大腿骨と脛骨の間にある軟骨様の板状の組織で、クッションの役割をはたしています。これが損傷すると、膝の屈伸の際に痛みやひっかかりを感じます。時には、急に膝が伸びなくなるロッキングを引き起こし、歩けなくなるほど痛くなります。膝に水がたまることもあります。原因が様々であるため、損傷も様々で、変性断裂、水平断裂、縦断裂、横断裂といくつかの型に分類されます。損傷の状態によっては放置すると、さらに関節軟骨を傷めることもあり、早期の治療が必要な場合もあります。保存的治療(リハビリテーションや抗炎症薬の処方)で症状が改善しない場合には手術を行います。手術法には切除術(損傷した部分を切り取る)と縫合術(損傷した部分を縫い合わせる)の2種類があり、当院では関節鏡を使った鏡視下手術を行います。近年、半月板を切除すると早期に変形性関節症へ進行する症例が多数報告されているため、当院ではできる限り半月板温存を目指し、積極的に縫合しております。損傷部の条件が悪い場合にはfibrin clot(足の甲の静脈血を20ccほど採血し、撹拌する事で作成する血餅)を用い、縫合部の治癒を促進させる努力をしています。
半月板を縫合した場合は、断裂の型にもよりますが、完全に元のスポーツに復帰するまでの期間はおよそ術後6ヶ月となります。術後2~3週間は膝をサポーターで固定し、膝に体重がかからないように松葉杖を使用しております。筋力回復が順調であれば術後3〜4ヶ月程度からジョギングを開始する事が多く、術後6か月程度経過し、半月板由来の症状(引っかかりや関節に水がたまる)がなく、目標とするスポーツ復帰までに良好な筋力の獲得ができた後に制限なくスポーツ復帰を許可しております。
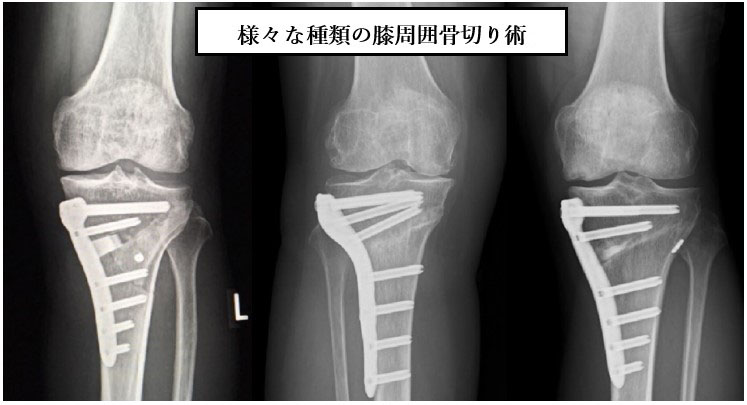
変形性膝関節症(壮年期)
壮年期の変形性膝関節症で人工関節は耐用性の問題から適応にはならない方、スポーツ継続を希望される方に対して、osteotomy (骨切り術)を行なっております。骨切り術とはO脚やX脚の膝をまっすぐの膝に矯正する手術です。この手術により動作時に膝関節にかかる負荷を軽減する事が可能です。Locking plateという丈夫なplateと人工骨を用いることで、以前と比べ、長期の非荷重、固定が必要なくなりました。変形性膝関節症のみならず、大腿骨内顆骨壊死などに対しても骨切り術が有効です。当院では患者さん自身の膝の状態に応じた骨切り方法、関節鏡処置(半月板縫合・軟骨移植術など)を採用しております。
基本的には手術の翌日から可動域訓練(曲げ伸ばし)は可能ですが、荷重は手術方法により術後2〜3週間程度で部分荷重を開始し、術後4週で全荷重歩行となることが多いです。半月板縫合を併用した場合は可動域訓練や荷重時期などを処置に応じて調整致します。
診療内容(主な専門領域)
整形外科一般に関して
骨粗鬆症に骨折に対してできる限り受傷前の歩行状態、日常生活動作が保たれるように積極的に手術加療を行っています。合併症に対しては、内科、麻酔科と協力して安全に手術ができるように配慮しています。
関節外科に関して
高齢者の膝、股関節の変形に伴う膝関節痛、股関節痛に対する人工関節置換術を正確な骨切り、人工関節設置が可能なナビゲーションシステムを用いて行っており、疼痛の軽減や歩行能力の改善がされ、良好な成績が得られています。
術後に心配される疼痛も、術中術後の徹底的な除痛療法にて、かなり楽になる患者様が多く、すみやかにリハビリを行っていけます。そのため、入院期間も短縮できており(人工股関節置換術で約2~3週間、人工膝関節置換術では、約3~4週間の入院期間で、ほとんどの患者様が歩いて帰られます)、みなさん非常に満足されています。
また、働き盛りの壮年から中年期の患者様に対する変形性膝関節症に対しては、人工関節は耐用性の問題から適応にはならず、どうしても保存的に様子を見るような場合が多いのですが、将来的には変形が進行し、人工関節となる場合が多いのが現状です。
そのような壮中年期変形膝の患者様に対して、適応は限られますが、高位脛骨骨切り術を行っており、膝関節にかかる荷重負荷を変性の強い内側関節面から外側面へ移動させることにより、疼痛が改善され、変形の進行、将来的な人工関節への移行を予防する効果があります。骨切りした症例は、以前は長期間体重がかけれない、歩行できないといった欠点がありましたが、現在は2~4週間で歩行できるようになり、入院期間も3~5週間とかなり短縮されています。
関節リウマチに関して
関節リウマチの治療の基本は、薬物療法ですが、最近は各種生物学的製剤が開発され、早期に診断し加療することで関節破壊を防ぐことを目標とされています。当院でも抗リウマチ薬や生物学的製剤による幅広い治療法を患者さんの病態に合わせて行っています。不幸にも関節破壊が進行した例に対しては、関節置換術、関節形成術などの手術方法も実施しています。
整形外科手術症例数
(2017年4月1日~2018年 3月31 日)
| 手術術式 | 件 | |
|---|---|---|
| 人工関節置換術 | 人工膝関節置換術 | 23 |
| 人工股関節置換術 | 5 | |
| 単顆型人工関節置換術 | 5 | |
| 高位脛骨骨切り術 | 1 | |
| 人工関節抜去術 | 1 | |
| 小計 | (35) | |
| 上肢手術 | 肩関節内骨折手術 | 8 |
| 上腕骨骨折手術 | 5 | |
| 肘関節内骨折手術 | 7 | |
| 前腕骨骨折手術 | 2 | |
| 遠位端(橈骨・尺骨)骨折手術 | 31 | |
| 手・手指骨折手術 | 9 | |
| その他 | 14 | |
| 小計 | (76) | |
| 下肢手術 | 大腿骨頸部骨折(人工骨頭挿入術) | 37 |
| 大腿骨頸部骨折(ORIF) | 12 | |
| 大腿骨転子部骨折(ガンマネイル) | 29 | |
| 大腿骨骨折(ORIF) | 5 | |
| 下腿骨骨折(ORIF) | 5 | |
| 足関節内骨折(ORIF) | 9 | |
| 膝関節内骨折(ORIF) | 7 | |
| 足骨折(ORIF) | 4 | |
| 小計 | (108) | |
| 手・肘手術 | バネ指腱鞘切開術 | 12 |
| 抜釘術 | 29 | |
| 手根管開放術 | 2 | |
| 尺側神経開放術 | 1 | |
| 小計 | (44) | |
| その他手術 | 小児骨折手術 | 4 |
| 開放骨折創外固定術 | 3 | |
| 化膿性関節炎掻破術 | 3 | |
| その他 | 2 | |
| 小計 | (12) | |
| 合計 | 335 | |
開業医の皆様へのお願い
インフォームドコンセントの徹底
手術、検査、治療の全てにわたるインフォームドコンセント(説明と同意)を徹底し、患者さんご自身の意思が治療に反映するように努めています。
たゆまぬ研鑽
医療の質と専門性の向上のために、学会・研究会に積極的に参加し、常に最新の知識と技術を患者さんに提供できるようにしております。 ご紹介のほどよろしくお願いいたします。
担当医
今村 史明
部長
経歴
- 平成4年兵庫医科大学医学部卒業
- 平成10年兵庫医科大学大学院修了
資格
- 日本整形外科学会会員
- 日本整形外科学会専門医
- 日本整形外科学会認定リウマチ医
- 日本リウマチ学会専門医
- 中部整形災害外科学会評議員
- 医学博士
吉江 範親
部長
経歴
- 兵庫医科大学整形外科脊椎班所属
資格
- 日本整形外科学会専門医
- 日本整形外科学会認定脊椎脊髄病医
- 日本脊椎脊髄病学会認定脊椎脊髄外科指導医
中尾 吉孝
医師
経歴
- 平成27年 大阪医科大学医学部医学科卒業
- 令和6年 兵庫医科大学整形外科学教室 助教
資格
- 日本整形外科学会専門医
- 日本スポーツ協会公認スポーツドクター
- 日本整形外科学会認定スポーツ医
- 日本整形外科学会認定運動器リハビリテーション医
- 日本整形外科学会認定リウマチ医
その他
- 兵庫県サッカー協会医科学委員
- 甲南大学サッカー部チームドクター
草野 湧
医師
経歴
資格
前田 佑京
医師
経歴
資格
篠田 経博
非常勤医師
経歴
- 昭和56年大阪大学医学部卒業
資格
- 身体障害者福祉法第15条第1項による指定医(平成7年8月)(肢体不自由)
- 日本整形外科学会専門医
- 日本整形外科学会認定リウマチ医
- 日本整形外科学会認定スポーツ医
- 日本整形外科学会認定運動器リハビリテーション医
- 日本リハビリテーション医学会専門医、認定臨床医
- 厚生労働省補装具適合性判定医
- 日本リウマチ学会専門医
- 日本医師会スポーツ医
- 日本医師会認定産業医
- 介護支援専門医
- ケアマネージャー
専門医教育施設認定
常勤専門医4名 日本整形外科学会